Dependente no plano de saúde: Banco deve indenizar marido de empregada por gastos com cirurgia cardíaca
 Resumo:
Resumo:
- Um dependente no plano de saúde empresarial de uma trabalhadora do setor bancário precisou de uma angioplastia de urgência e teve o custeio de um procedimento específico (shockwave) negado.
- O processo foi ajuizado inicialmente perante a Justiça Federal, que declinou da competência para a Justiça do Trabalho.
- O juiz Evandro Luis Urnau, da 3ª Vara do Trabalho de Passo Fundo ,determinou o ressarcimento integral do valor pago pelo dependente, fundamentando que a eficácia do tratamento foi comprovada e havia risco imediato à vida.
- A decisão baseou-se no parágrafo 13º do artigo 10 da Lei nº 9.656/98, que obriga a cobertura de procedimentos fora do rol da Agência Nacional de Saúde Suplementar (ANS) quando comprovada a eficácia, com base em evidências científicas.
O juiz Evandro Luis Urnau, da 3ª Vara do Trabalho de Passo Fundo, condenou um banco a indenizar o dependente de uma de suas empregadas, por danos materiais. A ação, ajuizada inicialmente perante a Justiça Federal, foi posteriormente remetida para a Justiça do Trabalho.
O dependente obteve o direito ao ressarcimento integral de R$ 24,2 mil gastos com um procedimento cirúrgico essencial para o seu tratamento cardíaco.
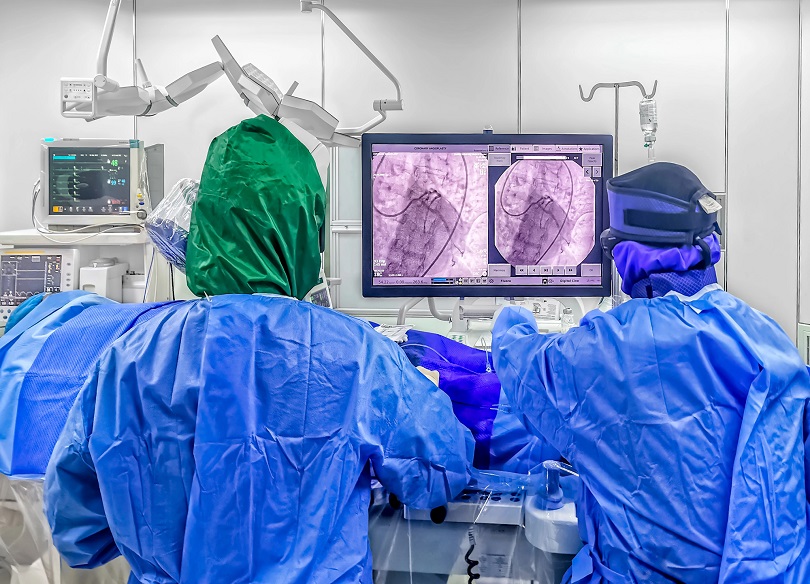
De acordo com o processo, o autor da ação, um homem de 74 anos, é dependente da esposa no plano de saúde oferecido pela empregadora. Em janeiro de 2025, ele foi diagnosticado com uma isquemia miocárdica de alto risco e precisou passar por uma angioplastia de urgência. Durante o procedimento, foi utilizada uma tecnologia específica (cateter shockwave ou litotripsia coronária) para tratar calcificações severas nas artérias. O custo do cateter shockwave não foi coberto pelo plano.
O trabalhador argumentou que o seu estado de saúde era grave e a cirurgia não poderia esperar. Afirmou que o cateter específico foi indicado pelo médico responsável como a opção mais segura e eficaz para o seu caso, reduzindo drasticamente os riscos de complicações futuras. Diante da negativa de cobertura pela empresa, ele foi obrigado a arcar com os custos do próprio bolso e buscou o ressarcimento na Justiça.
A instituição financeira defendeu-se alegando que não houve prática irregular. Sustentou que a negativa foi baseada em uma junta médica, uma vez que o material solicitado não constava no rol de procedimentos obrigatórios da ANS. A empresa buscou a improcedência do pedido, afirmando ter oferecido outras alternativas com cobertura.
Ao analisar o caso, o juiz Evandro Luis Urnau destacou que a lei atual prevê a cobertura de itens fora do rol da ANS quando há comprovação científica de eficácia. Ele ressaltou que o trabalhador apresentou estudos que comprovam que a técnica utilizada era eficaz para a sua condição especial. O magistrado também afirmou na sentença: "Considerando a idade do autor (então com 74 anos) e a sua condição de saúde, é forçosa a conclusão pela sua impossibilidade de aguardar retorno da liberação de seu plano de saúde".
O magistrado destacou que a empresa não indicou alternativa médica capaz de satisfazer a condição de saúde do paciente naquele momento de urgência, tornando a negativa de ressarcimento ilegal.
O valor provisório atribuído à condenação é de R$ 24,2 mil, correspondente ao custo da cirurgia.
Cabe recurso da decisão para o Tribunal Regional do Trabalho da 4ª Região (TRT-RS).